
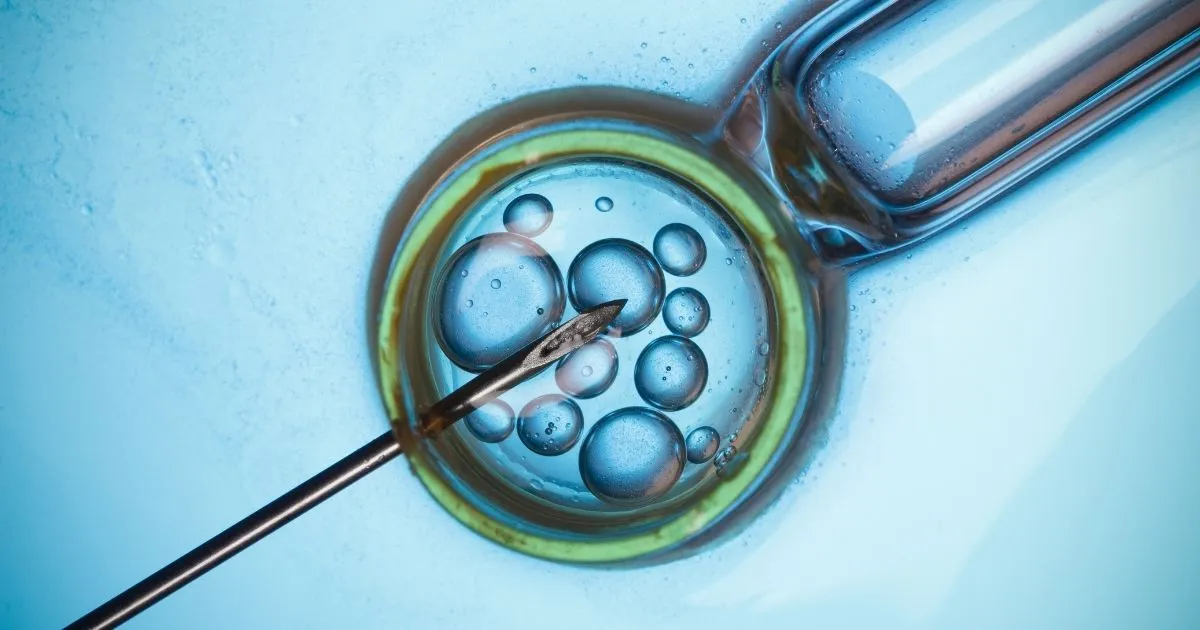
Die In-vitro-Fertilisation (IVF) ist kein Prozess, bei dem für jeden ein Standardrezept angewendet wird. Die Eierstockreserve, die Gebärmutterstruktur, das hormonelle Gleichgewicht und das genetische Erbe jeder Frau sind so einzigartig wie ein Fingerabdruck. Daher führt der Weg zum Erfolg in der Behandlung über personalisierte Behandlungsprotokolle.
Im ersten Gespräch mit unseren Patientinnen in der Klinik von Doz. Dr. Cengiz Andan betonen wir diese Tatsache: Ein fehlgeschlagener Versuch ist nicht das Ende des Weges, sondern ein Hinweis für uns, um zu verstehen, was Ihr Körper braucht. Mit welchen Methoden der modernen Medizin erhöhen wir also die Wahrscheinlichkeit einer Schwangerschaft?
Warum eine „personalisierte“ Behandlung?
Bei Standardverfahren können bei jeder Patientin ähnliche Medikamentendosen und Laborverfahren angewendet werden. Die Bedürfnisse einer Patientin mit geringer Eierstockreserve und einer Patientin mit Polyzystischem Ovarialsyndrom (PCOS) sind jedoch völlig gegensätzlich.
In personalisierten Protokollen werden die Medikamentendosen millimetergenau an das Alter, das Gewicht (BMI), die bisherige Behandlungsgeschichte und die AMH-Werte der Patientin angepasst. Ziel ist es nicht nur, eine „große Anzahl“ von Eizellen zu sammeln, sondern die „qualitativ hochwertigsten“ Eizellen zu gewinnen. Denn wir wissen: hochwertige Eizelle + hochwertiges Spermium = hochwertiger Embryo = gesunde Schwangerschaft.
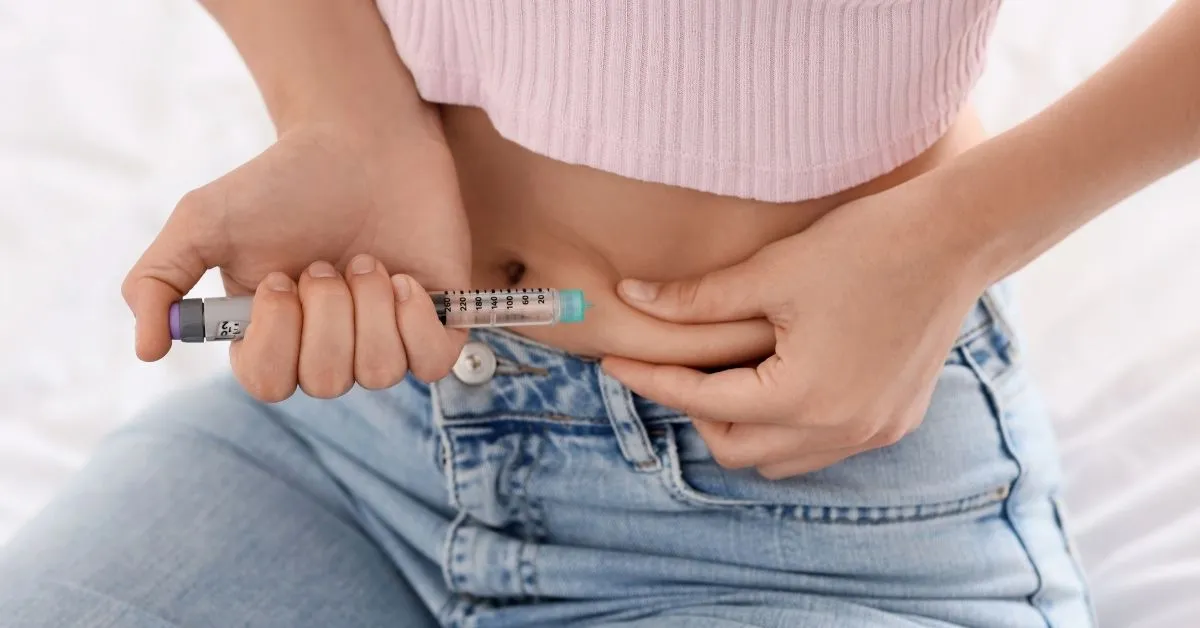
Zusätzliche Methoden und fortschrittliche Technologien zur Steigerung des Erfolgs
Bei wiederholten IVF-Misserfolgen oder fortgeschrittenem Alter der Mutter erhöhen unterstützende Methoden, die wir zusätzlich zu den Standardverfahren anwenden, die Erfolgsraten erheblich:
Wie wirkt sich Ihr Lebensstil auf die Behandlung aus?
Der Erfolg hängt nicht nur vom Arzt und dem Labor ab; auch der Lebensstil des Paares beeinflusst den Prozess direkt.
Leider kann die PRP-Behandlung bei Patientinnen, die vollständig in die Menopause eingetreten sind und deren Eierstockfunktionen vollständig eingestellt sind (der Follikelvorrat ist erschöpft), keine neuen Eizellen produzieren. Sie kann jedoch versucht werden, um die Reserve bei Patientinnen zu revitalisieren, die sich in der frühen Menopause befinden, deren Perioden unregelmäßig geworden sind, die aber noch vereinzelt Eizellaktivität aufweisen.
Absolut nicht. Mit der heute verwendeten Technik der „Vitrifikation“ (Schnellgefrieren) werden Embryonen aufgetaut, während ihre Lebensfähigkeit zu 98–99 % erhalten bleibt. Tatsächlich kann die Erfolgschance im Vergleich zum frischen Transfer höher sein, da eine „Uterine Resting“ (Gebärmutter-Ruhephase) durchgeführt wird.
Dieses Verfahren wird von erfahrenen Embryologen im Blastozystenstadium (5. Tag) durchgeführt, einem fortgeschrittenen Stadium der Embryoentwicklung. Die Biopsie wird nicht von dem Teil entnommen, der das Baby bilden wird, sondern von den äußeren Zellen, die die Plazenta bilden werden. Daher ist das Risiko, die Entwicklung des Embryos zu schädigen, extrem gering.
Mit der Anzahl der übertragenen Embryonen steigt die Wahrscheinlichkeit einer Mehrlingsschwangerschaft. Da Mehrlingsschwangerschaften (Zwillinge, Drillinge) jedoch Risiken wie Frühgeburten mit sich bringen, ist der Transfer eines einzelnen Embryos bei den ersten Versuchen für Frauen unter 35 Jahren derzeit gesetzlich vorgeschrieben. Medizinische und rechtliche Kriterien sind ausschlaggebend, nicht der Wunsch des Paares.
In der Regel reicht das Warten von 1 oder 2 Menstruationszyklen (ca. 2 Monate) aus, damit sich sowohl die Gebärmutter erholt als auch das Paar sich psychologisch auf einen neuen Versuch vorbereiten kann. Ihr Arzt wird diesen Zeitraum je nach Ursache des Misserfolgs festlegen.