
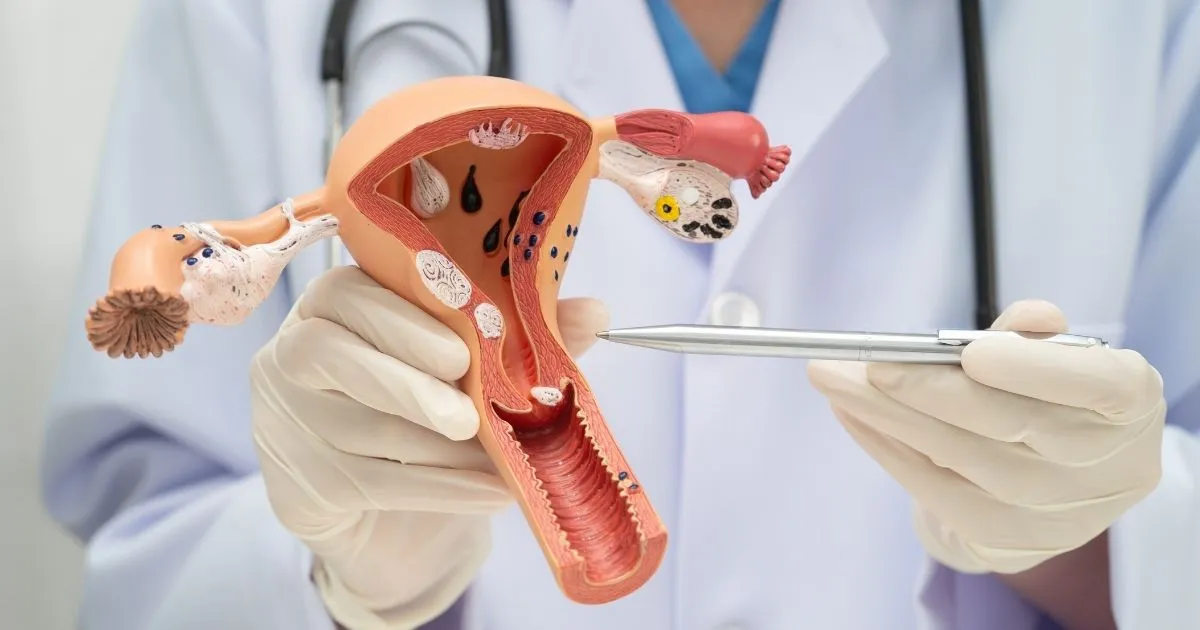
تثير كلمة “سرطان” قلقاً مبرراً في نفوسنا جميعاً بمجرد سماعها. ومع ذلك، في النقطة التي وصل إليها الطب الحديث، نعلم أن أقوى سلاح لدينا في الحرب ضد السرطان ليس العلاج الكيميائي أو العلاج الإشعاعي، بل هو التشخيص المبكر.
وخاصة السرطانات النسائية (سرطانات الجهاز التناسلي للمرأة)؛ فهي مجموعة من الأمراض التي يمكن الوقاية منها بالفحوصات المنتظمة أو علاجها تماماً عند اكتشافها في مرحلة مبكرة جداً. بصفتي الأستاذ المشارك الدكتور جنكيز أندان، أؤكد دائماً: “التشخيص المبكر ينقذ الأرواح في حالات السرطان، بينما التأخر يستنفد الخيارات.”
إذن، ما هي الإشارات التي يرسلها جسمكِ؟ أي الأعراض تعتبر عدوى بسيطة، وأيها نذير لمرض خطير؟ إليكِ أكثر 3 أنواع من السرطانات النسائية شيوعاً والدلائل الحيوية التي يجب عليكِ الانتباه إليها.
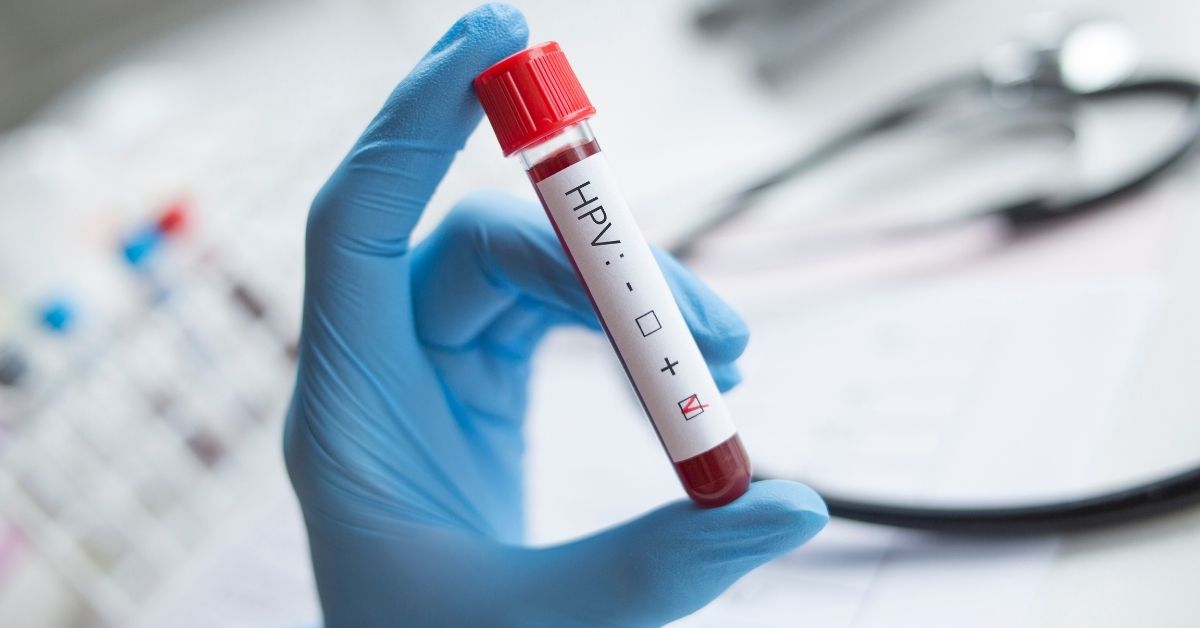
1. سرطان عنق الرحم (Serviks Kanseri): السرطان الوحيد الذي يمكن الوقاية منه!
يُعرف في العالم الطبي بأنه نوع السرطان الوحيد “القابل للوقاية”. لأن سببه معروف بنسبة 99.7%: فيروس الورم الحليمي البشري (HPV).نظراً لأن عملية التحول إلى سرطان تستغرق 10-15 سنة بعد انتقال الفيروس، يمكن اكتشاف السرطان في مرحلة “الآفة السابقة للسرطان” قبل أن يتكون حتى، بفضل الفحوصات المنتظمة.
أعراض يجب عليكِ الحذر منها:
● النزيف بعد الجماع (Postcoital Bleeding): هو العرض الأكثر شيوعاً. التبقع أو النزيف بعد العلاقة الجنسية ليس أمراً طبيعياً.
درع الحماية الخاص بكِ:
2. سرطان الرحم (سرطان بطانة الرحم – Endometrium Kanseri): النوع الأكثر شيوعاً
هو الأكثر شيوعاً بين سرطانات الجهاز التناسلي للمرأة. يُشاهد عادةً بشكل متكرر في فترة ما بعد انقطاع الطمث أو لدى النساء اللواتي لديهن تاريخ من السمنة، والسكري، وارتفاع ضغط الدم. لحسن الحظ، وبما أنه يعطي أعراضاً مبكرة جداً، يتم اكتشافه عادة في مرحلة مبكرة، ويمكن تحقيق الشفاء التام عن طريق الجراحة فقط (استئصال الرحم).
أهم أعراضه:
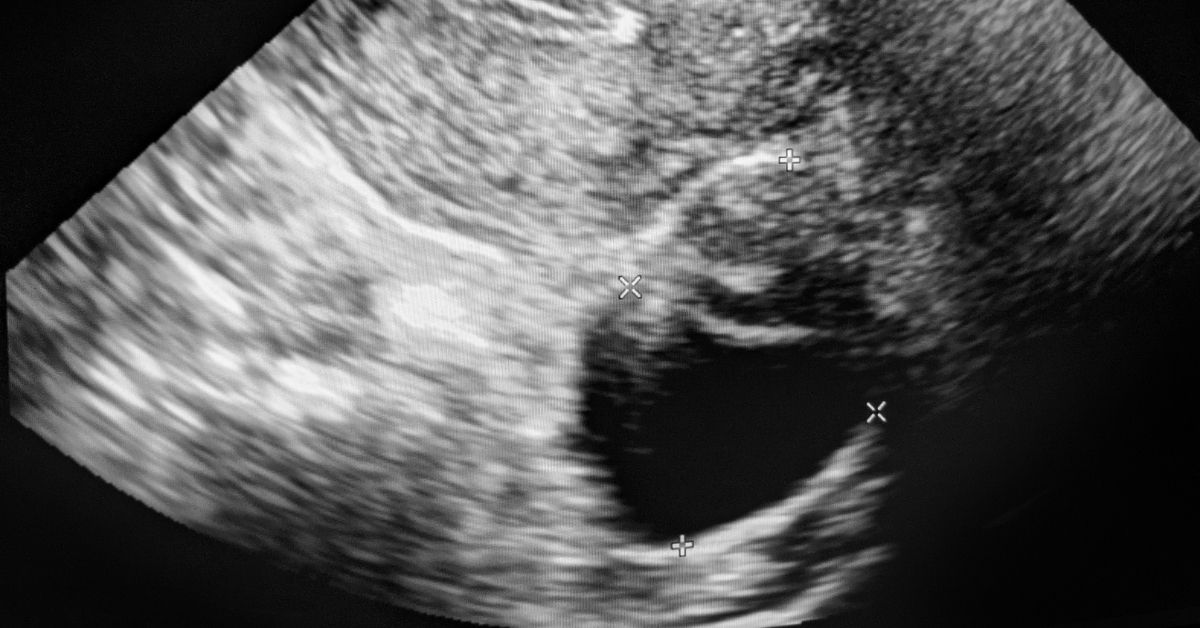
3. سرطان المبيض (Over Kanseri): “القاتل الصامت”
هو نوع السرطان النسائي الأصعب في الاكتشاف، وللأسف، يمكن أن يتقدم بشكل مميت. لأن المبيضين يقعان في مساحة واسعة داخل البطن، ولا يضغط الورم على الأعضاء المحيطة حتى يكبر حجمه. لذلك، الفحوصات الروتينية ذات أهمية حيوية.
أعراض خبيثة (عادة ما يُعتقد أنها مشاكل في المعدة):
إذا كانت لديكِ شكاوى في المعدة والأمعاء لا تزول رغم مراجعة أخصائي الجهاز الهضمي، فيجب عليكِ بالتأكيد مراجعة طبيب أمراض النساء وفحص المبيضين.
نهج الأستاذ المشارك الدكتور جنكيز أندان في التشخيص والعلاج
الوقت ثمين جداً للمريضة التي لديها اشتباه أو تشخيص بالسرطان. في عيادتنا؛
تذكري؛ الفحص النسائي ليس مجرد “فحص”، إنه أكبر هدية حياة يمكنكِ تقديمها لنفسكِ ولأحبائك. 20 دقيقة تخصصينها مرة واحدة في السنة يمكن أن تنقذ حياتك.
Hayır, göstermez. Bu çok yaygın bir yanlıştır. Smear testi sadece rahim ağzı (serviks) kanserini ve öncülerini tarar. Rahim içini veya yumurtalıkları göstermez. Yumurtalık kanseri için yıllık ultrason muayenesi ve gerekirse tümör belirteçleri (Ca-125) kontrolü gerekir.
Evet. Genetik geçiş (aile öyküsü) kanser riskini artırır ancak kanserlerin büyük çoğunluğu (%85-90) genetik değil, çevresel faktörler ve tesadüfi mutasyonlarla oluşur. “Ailemde yok” diyerek kontrolleri aksatmak büyük hatadır.
Her kist kanser değildir. Üreme çağındaki kadınlarda görülen basit kistlerin çoğu iyi huyludur ve kendiliğinden geçer. Ancak menopoz sonrası görülen kistler, içi katı yapılar içeren (kompleks) kistler veya hızlı büyüyen kitleler kanser şüphesi taşır ve ameliyat gerektirebilir.
İdeal aşılanma yaşı cinsel aktiflik başlamadan önce (9-14 yaş) olsa da, güncel rehberler 45 yaşına kadar olan kadın ve erkeklerin aşılanabileceğini belirtmektedir. HPV kapmış olsanız bile, aşı sizi henüz kapmadığınız diğer tehlikeli tiplere karşı korur.
Eğer ameliyatta sadece rahim alınır ve yumurtalıklar korunursa menopoza girmezsiniz (hormonlar devam eder). Ancak yumurtalık kanseri gibi durumlarda yumurtalıkların da alınması gerekiyorsa, cerrahi menopoz gerçekleşir. Genç hastalarda erken evre kanserlerde “doğurganlık koruyucu cerrahi” seçenekleri değerlendirilebilir.